

Sponsored Link
病態別の経静脈栄養の考え方
栄養はあればあるぶんだけ、いいと思うかもしれませんが、患者の病態によっては栄養を減らさないと逆に害になってしまうケースもあります。今回は病態別経静脈栄養の基本を見ていきたいと思います。
経静脈栄養の考え方の基本
経静脈栄養の考え方は割とシンプルで以下の手順で考えるとわかりやすいです。
- 患者が健康な場合を想定して輸液を組む
- 1で考えた組成から、病態ごとにタンパク質を適宜増減する
Sponsored Link
Sponsored Link
患者が健康な場合を想定して輸液を組む
まず患者が健康だった場合を想定して輸液を組みます。考えるうえで重要なのが、栄養量と水分量とアミノ酸量です。
栄養量
栄養量を考えるうえではハリス-ベネディクトの式(Harris-Benedict Equation、HBE)があります。
- 男性の基礎代謝:66+ 13.7×体重 + 5.0×身長 ? 6.8×年齢
- 女性の基礎代謝:665.1 + 9.6×体重 + 1.7×身長- 7.0×年齢
ハリス-ベネディクトの式(Harris-Benedict Equation、HBE)によって、基礎エネルギー消費量が求められます。この基礎エネルギー消費量に活動係数やストレス係数をかけることで必要エネルギー量を計算できます。
活動係数は、どれくらい活動しているかを表し、
- 1.1(寝たきり)
- 1.2(ベッド上安静)
- 1.3(ベッド以外での活動あり)
- 1.5(やや低い生活活動量)
などがあります。
ストレス係数は患者がどのような状況におかれているのかによって変わります。例えば
- 手術:1.1(軽度)、1.2(中等度)、1.8(高度)
- 外傷:1.35(骨折)、1.6(頭部損傷でステロイド使用) 感染症:1.2(軽度)、1.5(中程度)
- 熱傷:1.5(体表面積の40%)、1.95(体表面積の100%)
- がん:1.1〜1.3
などがあります。
このハリス-ベネディクトの式(Harris-Benedict Equation、HBE)などを使って栄養量を計算してもいいのですが、そのあとに使う活動係数やストレス係数が主観によって変わってきます。
例えばある患者さんのストレス係数を薬剤師Aさんではストレス係数が軽度と思っているのが、薬剤師Bさんでは中等度と思っていたりなど誤差が生じます。
そのため細かく計算せずに、ざっくりと計算して実際に投与、患者をモニタリングして修正するという流れの方が重要です。そのため簡易的な
- 体重kg×30kcal/日
の方が個人的には役立ちます。何より次の水分量と同じなので覚えやすいです。
水分量
水分量も基本的には栄養量と同じ分だけ入れればいいです。(体重kg×30mL/日)
アミノ酸量
アミノ酸量は基本的には体重kgをgに置き換えればだいたいの数字となります。
ただ高齢者は一般的な成人と比べて効率的にタンパク質を生成できなかったりするので、補正したりする必要があります。またリハビリ患者も、より多くのアミノ酸を投与することが必要です。
1で考えた組成から、病態ごとにタンパク質を適宜増減する
まずはじめに病態別栄養の代表例を先に見ます。
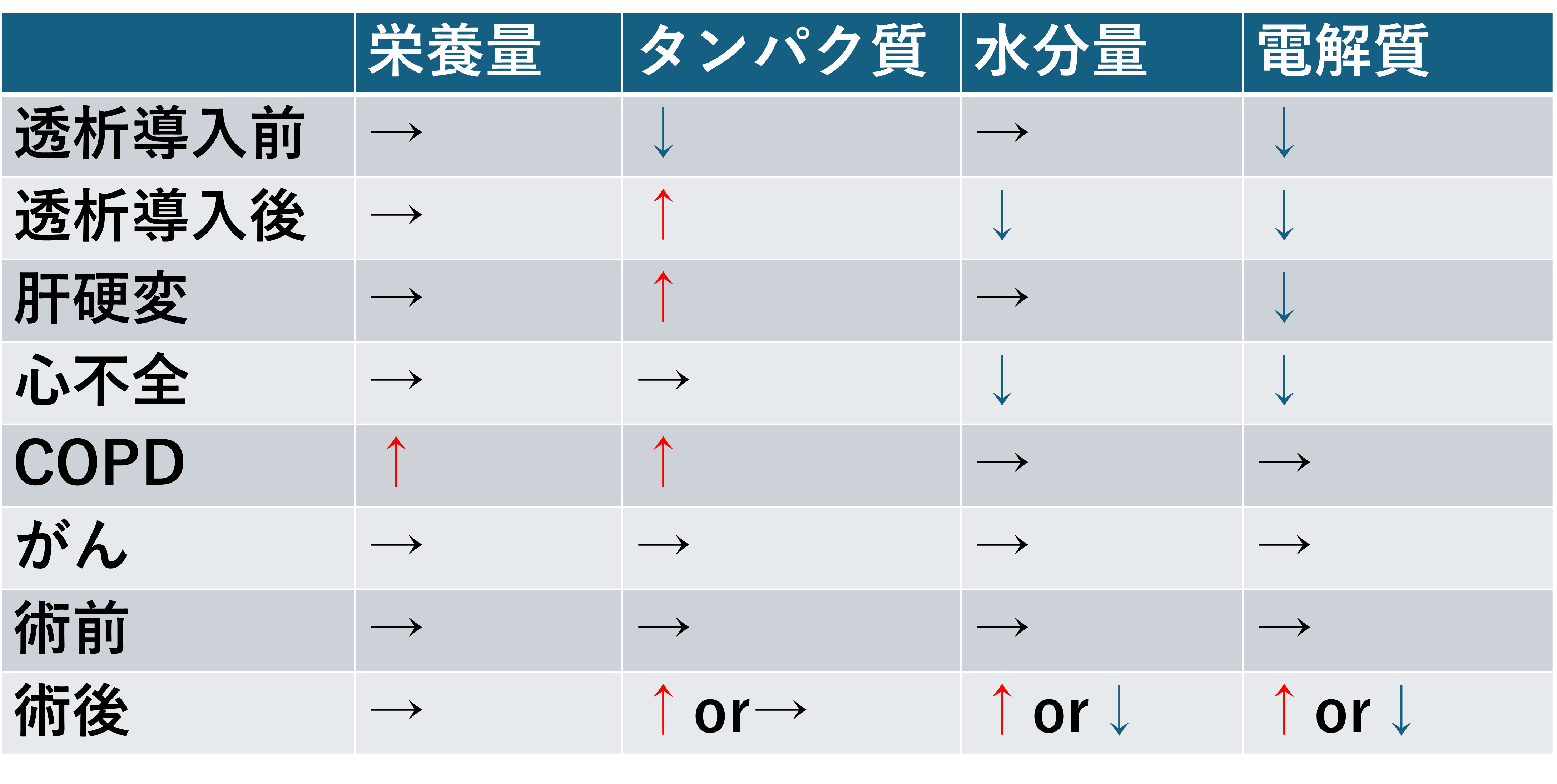
- 慢性腎不全(透析前);栄養量→、タンパク↓、水分→、電解質↓(特にNa↓、K↓)
- 慢性腎不全(透析後);栄養量→、タンパク↑、水分↓、電解質↓(特にNa↓、K↓)
- 肝硬変;栄養量→、タンパク↑、水分→、電解質↓(Na↓)
- 心不全;栄養量→、タンパク→、水分↓、電解質↓(Na↓)
- COPD;栄養量↑、タンパク↑、水分→、電解質→
- がん;栄養量→、タンパク→、水分→、電解質→
- 手術前;栄養量→、タンパク→、水分→、電解質→
- 手術後;栄養量→、タンパク↑or→、水分↑or↓、電解質↑or↓
病態別栄養で特に注意したいのがタンパクです。透析前の患者ではタンパクを減らし、それ以外は増やすか横ばいかと覚えておくと覚えやすいです。
栄養管理におけるモニタリング
輸液などを組み立てた時に、組み立てて終わりではなく、その後患者がどうなったかを観察することはとても重要です。輸液を組み立てて投与した後、体重、筋力、社会参加、血糖値、窒素代謝産物、脱水などがどうなっているかをモニタリングして、そこを修正してまた新たに栄養管理を組み立てていくというプロセスを繰り返していくことになります。
まとめ
- 健康だった場合の栄養量、水分量、アミノ酸量などを計算し、そこから病態に応じて増減、それに応じた輸液を組む
