

Sponsored Link
治験病院、自分の得意と苦手を知る
薬は、大まかに、有効成分の候補を探し出し、動物で実験を行い、ボランティアの人に試し、申請して認められたら、ようやく世に出回ります。私はこのうちボランティアの人に試す、いわゆる治験の施設で実習をしました。CRC(治験コーディネーター)の人で構成され、様々な医療職の人がCRCとして活動していました。
治験に関わる用語のまとめ
治験には様々な専門用語があり理解していないと、何(誰)が何の仕事や働きをしているのか見えにくくなります。まず治験によく出てくる用語を確認します。
- 治験責任医師
- 治験協力者
- 監査担当者
- 治験モニタリング担当者
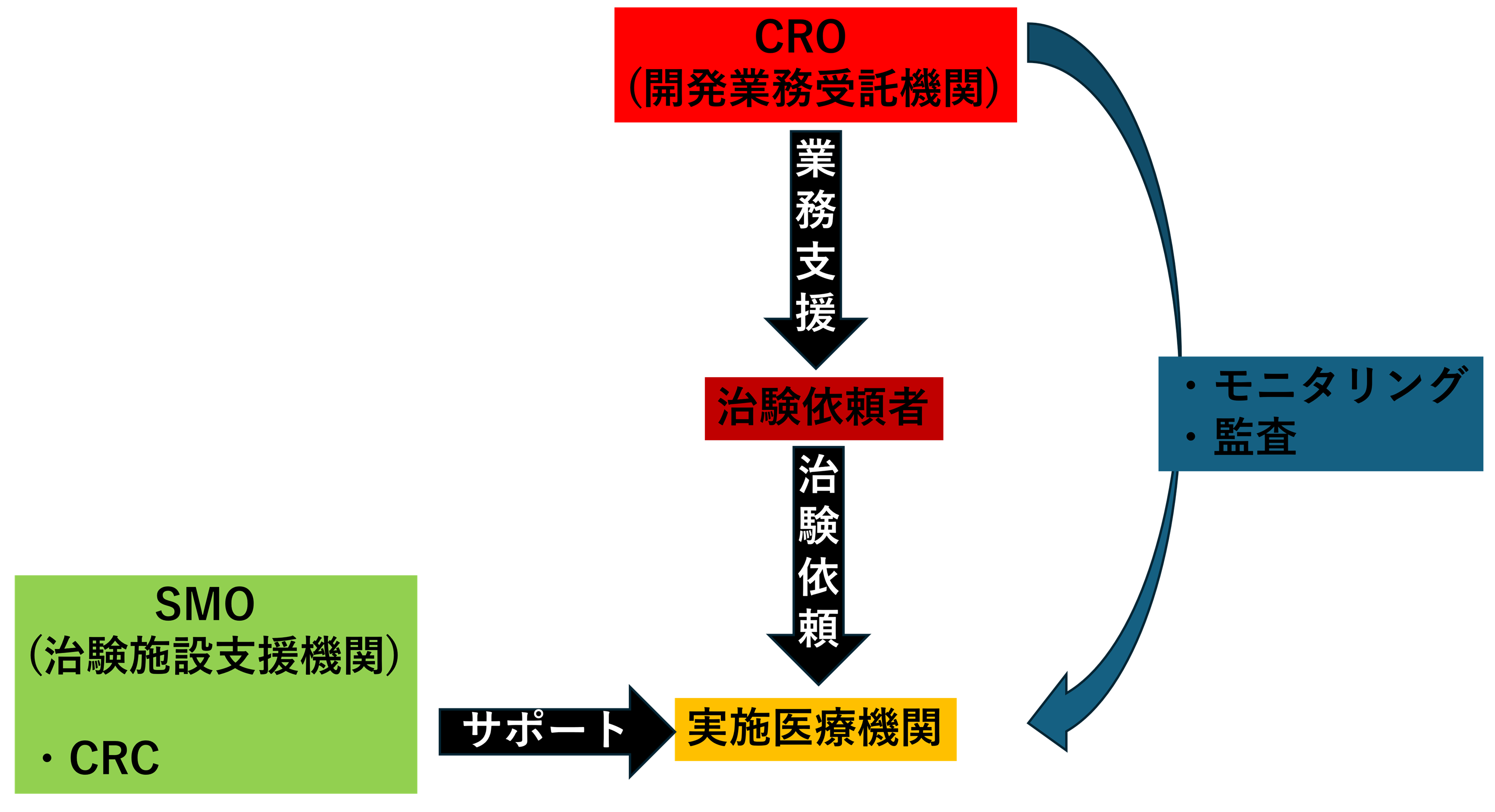
- 開発業務受託機関
- 治験施設支援機関
治験責任医師
治験が行われる医療機関で、治験に関わる業務を統括する医師や歯科医師のことです。また治験責任医師以外に、治験業務を分担された医師を治験分担医師と言います。
医師と言えど、治験責任医師や治験分担医師でなければ治験薬は処方できません。
治験協力者
いわゆるCRC(Clinical Research Cooedinator;治験コーディネーター)とも呼ばれ、治験責任医師などの指導のもと、治験に関わる業務に協力するもののことです。
治験協力者は薬剤師や看護師など様々な医療職が担当します。
監査担当者
治験により集められた資料の信頼性を確保するため、治験が正しく行われたかどうかについて治験依頼者が行う調査を監査と呼びますが、その監査の担当者のことです。
治験モニタリング担当者
治験モニタリング担当者は、いわゆるCRA(Clinical Research Associate)と呼ばれます。
治験が正しく行われていることを確保するため、治験依頼者が実施医療機関に対して行う調査のことをモニタリングと呼びますが、そのモニタリングの担当者のことです。
開発業務受託機関
開発業務受託機関はいわゆるCRO(Clinical Research Organization)と呼ばれ、医薬品などの開発業務を製薬企業などから受託を受ける機関のことです。
治験施設支援機関
治験施設支援機関はいわゆるSMO(Site Management Organization)と呼ばれ、治験の業務に関わる業務の一部を実施医療機関から受託する機関です。
治験の流れ
治験ですが、先ほどの説明のように、動物での試験が終わって、いよいよ人に試すことになりますので、これまた長いステップを踏むことになります。おおまかに全体の流れを見ていきます。
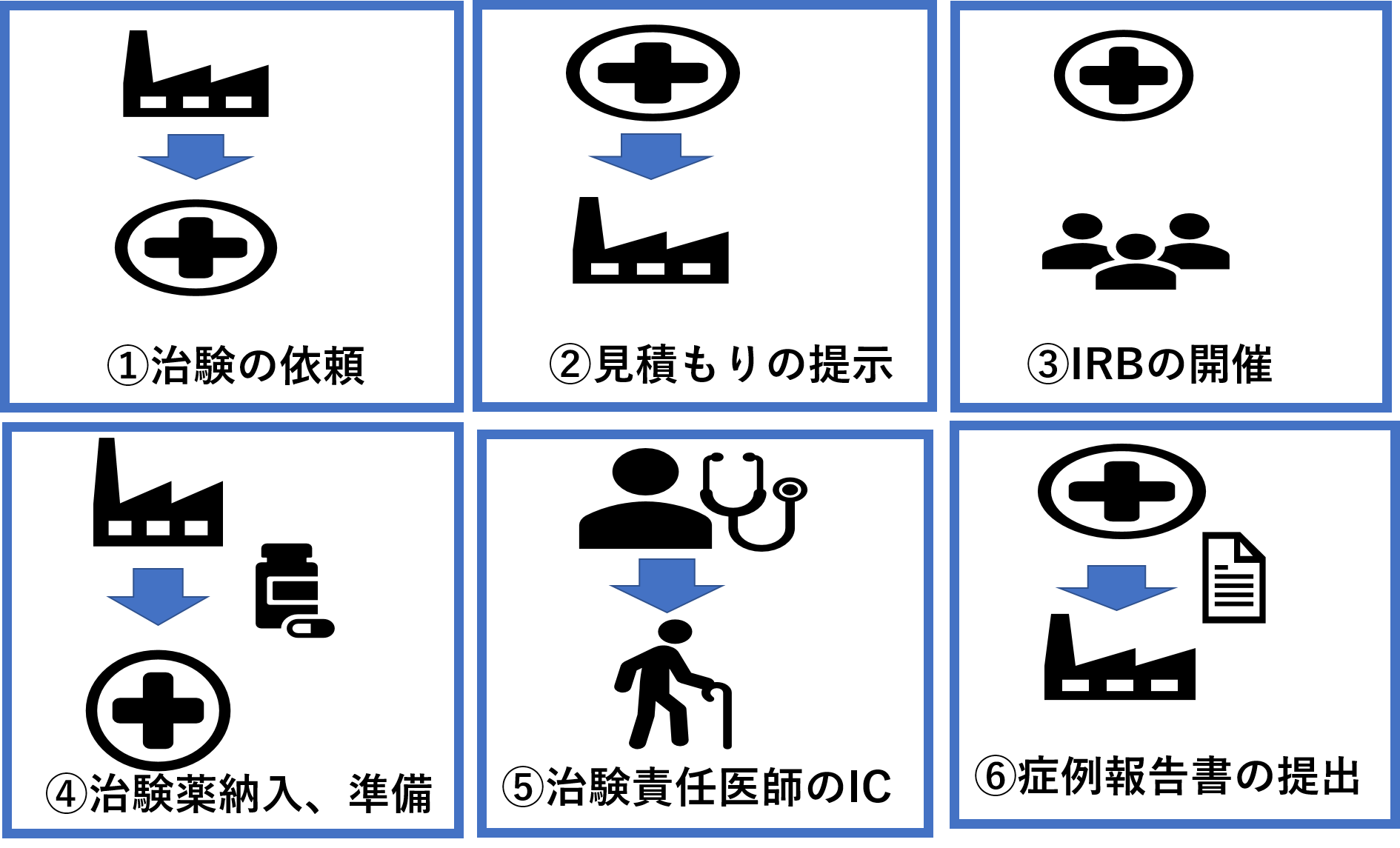
- 企業などから治験の依頼が来ます。
- 依頼が来ると、治験のための費用を見積もり、依頼者(企業側)と主に費用などを話し合います。
- 次にIRB(治験審査委員会)と呼ばれる委員会が行われます。IRBは5名以上の様々な職種や専門家が呼ばれ、主に倫理的に問題が無いかなどが話し合われます。なお倫理的な観点から視点が固まらないように専門的知識を持つもの以外も構成委員となります。
- 治験審査委員会が通ると、治験薬が納入され、各部署に説明が行われます。
- そして、治験責任医師が患者さんにインフォームドコンセントを取り治験が行われていきます。
- 最後にデータがそろったら、依頼者側へ症例報告書(CRF;Case Report Form)を提出するという流れになります。
CRCの仕事としては主に、IRBの準備(声かけや資料作成)、治験薬の納品(温度管理なども)、各部署への治験スケジュールの確認説明、インフォームドコンセント取得の補助、患者さんの対応、有害事象の報告、症例報告書の提出などがあります。
Sponsored Link
Sponsored Link
私の実習経験
この治験の実習ですが、おそらく他の大学などで行っている所は少なく、プラスアルファの実習だと思います。これも病院実習と同様に大学と提携している病院であれば実習できます。しかし、治験を行っている病院が少なく、3ヶ所くらいしかないため、ほぼ選択肢はありませんでした。
朝1番に部署内を掃除し、はじめのうちは1日中CRCの先生の講義になります。実習の最後のあたりになると、自分が気になる治験を担当しているCRCの先生にお願いして、患者さんのところに一緒にいきます。
患者さんの対応としては、相談にのったり、スケジュールを確認したり、残薬を確認回収したりなどがあります。残薬がありすぎると、治験の基準を満たさなくなってしまうおそれがあるからです。中でも治験はボランティアの交通費という名目で謝礼が行われるので、来院したら必ずサインをもらうようにしていました。
看護師、薬剤師、臨床検査技師など様々な職種の方がCRCをしていましたが、この実習を通して私はCRCが薬剤師である必要性を見出すことができませんでした。
患者さんを観察する力は看護師さんの方が優れていると思います。検査技師さんは自ら採血を行うなど仕事をされていましたが、薬剤師はそれができません。だからと言って、薬の説明は患者向けパンフレットがありますので、他の職種と差は無くなります。
またパソコンに向かい、黙々と仕事をするのが苦手である一面に気づきました。患者さんのところに行かなければ、その間は、データを企業側に返信したりなど、デスクワークが多かったです。

実習だけで全てがわかるわけでは無いですが、これらのことから私は企業に向いていないと思いました。
実習をした時には、自分は何が得意で、何が苦手なのかを意識することで、将来の仕事におけるミスマッチを防ぐことができます。あなたも実習をした時に意識してみて下さい。
まとめ
- 実習は自分が何が得意で、何が不得意なのかを知るチャンスでもある。
